#apolice #responsabilidade #civel #odontologia #periciajudicial #perito #codigodedefesa #consumidor #endodontia #implantes #ortodontia #seguro #profissional #laudopericial #assistenciatecnica #enriquecimento #ilicito
André Eduardo Amaral Ribeiro[1], autor.
A redação de laudos nos dá ideias para escrever sobre casos concretos. Este se tratou de um pedido de ação cautelar – liberação pelo Judiciário – de uma cirurgia ortognática. Uma reoperação após um fixação interna rígida na mandíbula direita da autora. No entanto, houve soltura de parafusos e a reoperação obrigou-se. Este era o foco da ação: a operadora requerida recusou o emprego de uma placa customizada por sugerir uma placa de estoque.
A autora foi operada e recebeu a customizada. O cirurgião anotou no pedido da cirurgia que pretendia avaliar a lesão por um biópsia excisional. A lesão inicial da patologia parecia ser a osteomielite. Havia a intenção de biópsia, todos sabemos que acidentes acontecem durante a manobra: perda da peça anatômica, impossibilidade por acesso difícil, risco de hemorragia, sacrífio de tecidos vizinho e risco de espalhamento se numa lesão maligna.
Após a cirurgia, o advogado da operadora percebeu que uma biópsia foi pedida, mas não viu anotações de que tivesse sido feita. Assim, concluiu que o valor da biópsia deveria ser restituído à empresa pelo cirurgião/paciente.
O que consideramos como biópsia realizada? Entendi que o laudo histológico seria esse critério, mesmo que inconclusivo. Portanto, se houvesse a perda do material e ele não chegasse ao laboratório, a biópsia não seria considerada. Já se a peça chegasse ao laboratório e o laudo histológico fosse inconcluso, deveria ser considerada feita ou completa.
No interior do laudo, omitindo identificações da pessoas envolvidas:
A requerida não comprovou gastos com laborátório de análise histológica. É comum enviarmos peças do corpo humano com material insuficiente ou que se autodestrói no líquido de conservação – o tema é controverso, mas natural nas salas de cirurgia. Embora sempre a biópsia seja desejável por segurança. No entanto, a execução prática do procedimento de biópsia pode se mostrar inadequado quando diante da lesão, p.ex: lesão vascular e risco de hemorragia. Deve-se pagar por uma biópsia sem resultado histológico? Decisões judiciais certamente existem sobre o tema. Não houve qualquer biópsia. A cirurgia de março de 2023 não contou com manobra cirúrgica de biópsia, tampouco qualquer formulário de envio de peça ao exame anatomopatológica. A cirurgia de dezembro de 2023 tampouco contou com manobra cirúrgica de biópsia, nenhum laudo de exame histológico nos autos. Logo, o reembolso sobre a biópsia solicitada não se mostrou lógico. Não houve custos com laboratório de análises em Anatomia Patológica nem exame histológico.
A hipótese de osteomielite pode ser levantada com um exame de imagem, uma simples radiografia pode nos fazer suspeitar da doença. A biópsia seria a prova padrão-ouro[2], para recolher o tecido ósseo e levá-lo para análise sobre métodos modernos de colorações e ampliações – métodos histológicos.
No entanto, nem sempre se consegue a biópsia na prática: a peça pode se dissolver durante a remoção. O risco de fratura óssea pode aumentar após a curetagem do osso para obtenção de material. O cirurgião pode desistir da biópsia se sentir que a fratura óssea é iminente. A biópsia pode parecer bem-sucedida, mas o laboratório de Histologia pode responder que o material colhido foi insuficiente para análise. No entanto, não tivemos nenhuma anotação sobre o que teria impedido a biópsia. E ainda existe o risco de a biópsia ser nociva ao paciente, no caso de lesões malignas de espalhamento rápido. De qualquer modo, nada apontou a tentativa de biópsia e nenhum formulário de remessa da peça anatômica ao laboratório, logo sem custos para a requerida.
A osteomielite é uma patologia crônica comum em ossos gnáticos – a maxila e a mandíbula. O tratamento da doença não é fácil. Na literatura[3]:
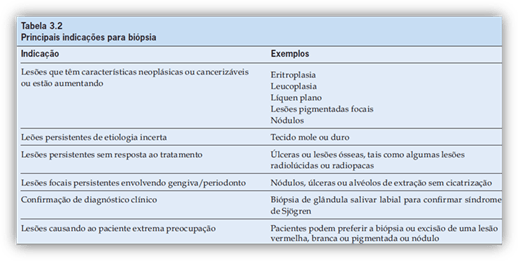
A biópsia é a remoção de um pequeno fragmento de tecido do corpo vivo com a finalidade de diagnóstico por exame microscópico. É frequentemente indicada para confirmar ou fazer um diagnóstico preciso, especialmente no caso de lesões da mucosa, quando um espécime para imunocoloração é também frequentemente solicitado. Indicações para a biópsia incluem: lesões que têm características neoplásicas ou cancerizáveis; ou lesões que estão aumentando; lesões persistentes que são de etiologia incerta; lesões persistentes que fracassam na resposta ao tratamento; confirmação do diagnóstico clínico; lesões que estão causando ao paciente extrema preocupação.
Outro autor[4]:
O termo biopsia indica a remoção do tecido de um ser vivo para exame microscópico de diagnóstico. A biopsia é o procedimento mais preciso e exato de diagnóstico de lesões teciduais e deve ser realizada sempre que um diagnóstico definitivo não puder ser obtido com procedimentos menos invasivos. O objetivo primário da biopsia é determinar o diagnóstico com precisão para que o tratamento adequado possa ser oferecido, visto que muitas lesões diferentes apresentam aparências clínica ou radiográfica semelhantes. Na realidade, a biopsia apresenta maior probabilidade de descartar uma doença maligna do que de diagnosticar o câncer, porque a maioria das lesões orais e odontogênicas é benigna. No entanto, o termo biopsia leva muitos pacientes à percepção de que o cirurgião-dentista suspeita de malignidade; assim, discussões que incluam essa palavra devem ser cuidadosamente formuladas para não causarem alarme ou ansiedade desnecessária no paciente. Os quatro principais tipos de biopsia, geralmente realizados na cavidade oral e a seu redor, incluem (1) biopsia por citopatologia; (2) biopsia incisional; (3) biopsia excisional; e (4) biopsia aspirativa.
O custo da biópsia se resumiria ao pagamento de laboratório de Anatomia Patológica, não na tentativa fracassada de se remover tecidos. Não houve nenhum formulário que indicasse um laudo de análise anatomopatológica. No corpo do laudo:
A requerida não comprovou gastos com laborátório de análise histológica. É comum enviarmos peças do corpo humano com material insuficiente ou que se autodestrói no líquido de conservação – o tema é controverso, mas natural nas salas de cirurgia. Embora sempre a biópsia seja desejável por segurança. No entanto, a execução prática do procedimento de biópsia pode se mostrar inadequado quando diante da lesão, p.ex: lesão vascular e risco de hemorragia. Deve-se pagar por uma biópsia sem resultado histológico? Decisões judiciais certamente existem sobre o tema.
Portanto: (…) (d) a perícia não entendeu que o reembolso seja necessário quer para procedimentos cirúrgicos, quer para a biópsia não realizada, diagnóstico da osteomielite possível por exames de imagem; (e) falhas são naturais nos exames anatomopatológicos/histológicos; (f) reembolso seria justo se houvesse laudo anatomopatológico mostrando a insuficiência do osso coletado e o gasto com ele.
Logo, existe a tentativa de biópsia? Se o cirurgião anotou no prontuário, deve ser pago, mesmo que não se tenha chegado a um exame patológico? E se o laudo histológico for inconcluso?
Conclui que existe a tentativa de biópsia e que o pagamento deve ser condicionado à existência do laudo histológico – conclusivo ou inconclusivo.
Custos operacionais da biópsia
O material usado para a biópsia pode ser muito simples: lâmina de bisturi e frasco com formol para transporte da peça. No entanto, existem métodos complexos por congelamento, como se lê abaixo na literatura[5] especializada:
Custos da biópsia – A técnica cirúrgica para a ressecção marginal (i. e., segmentar) é bastante simples. Um retalho mucoperiósteo de espessura total deve ser preparado e separado do osso a ser removido. Serras ou brocas cirúrgicas movidas com motor a ar são utilizadas para seccionar o osso nos locais planejados, e, finalmente, remove-se o segmento. Quando se realiza ressecção marginal ou parcial, o profissional deve determinar se o tumor perfurou as lâminas corticais e invadiu os tecidos moles adjacentes, caso em que se torna necessário sacrificar uma camada de tecido mole para erradicar o tumor, e uma dissecação supraperiostal do osso acometido deve ser realizada. A reconstrução imediata é mais difícil, pois pode não haver tecido mole suficiente para fazer o fechamento sobre os enxertos ósseos. Se o profissional tiver dúvidas quanto à adequação das margens cirúrgicas de tecido mole ao redor da lesão durante a realização da cirurgia em ambiente hospitalar, as amostras ao longo das margens podem ser removidas e enviadas imediatamente ao patologista para exame histopatológico. Esse processo é realizado em aproximadamente 20 minutos pelo congelamento do tecido em dióxido de carbono ou nitrogênio líquido, seguido do corte e coloração da amostra para exame imediato, que é preciso quando utilizado para a avaliação da adequação das margens cirúrgicas. Entretanto, tal exame é menos preciso quando se investiga o diagnóstico histopatológico da lesão pela primeira vez.
Não encontrei jurisprudência no Tribunal de Justiça de São Paulo, com as palavras-chave: biópsia, tentantiva, reembolso.
BINÔMIO NECESSIDADE-OPORTUNIDADE
Questões sobre cirurgia sempre se iniciam pela busca desse binômio. O que se diagnosticou? A cirurgia é indicada? Seria o termo necessidade. Já a oportunidade seria a avaliação do paciente por meio de anamnese, classificação ASA e segurança da cirurgia.
Teoricamente, a cirurgia pode ser perigosa hoje dado fatores sistêmica desfavoráveis. Porém, a cirurgia poderá ser segura em um mês, com a melhora daqueles padrões.
Raramente, vejo um laudo com essas três palavras na conclusão. Basta pensar que a perícia não deve assinar uma cirurgia insegura e não deve assinar um cirurgia não indicada, com fim mercantilsta, o clássico “o médico quer operar”. A má fama veio de histórias de parentes que receberam cirurgias desnecessárias, cirurgias em membros errados (direito ou esquerdo), prescrição de marcapassos desnecessários, fixações internas rígidas que poderiam ser dispensadas.
Ser claro nos dois últimos parágrafos – a cirurgia deve ou não deve ser autorizada? O juiz precisa ouvir isso. Não gere insegurança. Lembre que depois de escrito, assinado, datado e juntado aos autos, não haverá retorno ou retratação. A responsabilidade é só sua e somos pagos para isso.
Numa informação do Google e IA colhida hoje:
O “binômio necessidade-oportunidade cirúrgica” refere-se à avaliação da necessidade do paciente em realizar uma cirurgia, combinada com a oportunidade que a cirurgia oferece para melhorar a qualidade de vida ou mesmo salvar a vida do paciente. É uma avaliação que considera a gravidade da doença, o estado geral de saúde do paciente, e as opções de tratamento disponíveis.
São Paulo, 11 de maio de 2025.
(assinatura digital)
[1] Cirurgião-dentista e perito judicial em São Paulo, com 304 nomeações nas varas cíveis do Brasil.
[2] Exame ideal, mas nem sempre possível em razão de custos e dificuldades na técnica.
[3] SCULLY, Oral and Maxillofacial Medicine, 2nd edition. Tradução autorizada. Ed. Elsevier, 2008, p. 21.
[4] HUPP, Cirurgia Oral e Maxilofacial Contemporânea, Hupp, 7ª edição, Ed. Elsevier, capítulo 22.
[5] HUPP, Cirurgia Oral e Maxilofacial Contemporânea, Hupp, 7ª edição, Ed. Elsevier, p.147.
Deixe um comentário